ایجاد تب و بالا رفتن دمای بدن یکی از واکنشهای طبیعی بدن است که ممکن است پاسخی از جانب بدن در برابر عوامل مختلفی باشد. به همین دلیل بالارفتن دمای بدن را باید جدی گرفت.
اهمیت بررسی کردن و جدی گرفتن میزان تب در نوزادان و کودکان چندین برابر میشود که دلیل آن ضعیف بودن بدن وی میباشد.
در این مقاله کارشناس داروخانه داروچی به بررسی تب ، عوامل ایجاد کننده تب و همچنین بررسی چگونگی پایین آوردن میزان تب پرداخته است. در ادامه با داروچی همراه باشید.
اساسی ترین و اصلی ترین سوالی که ذهن بسیاری از افراد را به خود مشغول کرده است ، سوال زیر است :
تب چیست؟
تب یک افزایش غیرطبیعی دمای بدن است که به عنوان بخشی از یک پاسخ بیولوژیکی خاص رخ میدهد که توسط سیستم عصبی مرکزی کنترل میشود.
اندازه گیری دمای بدن یا مقدار تب
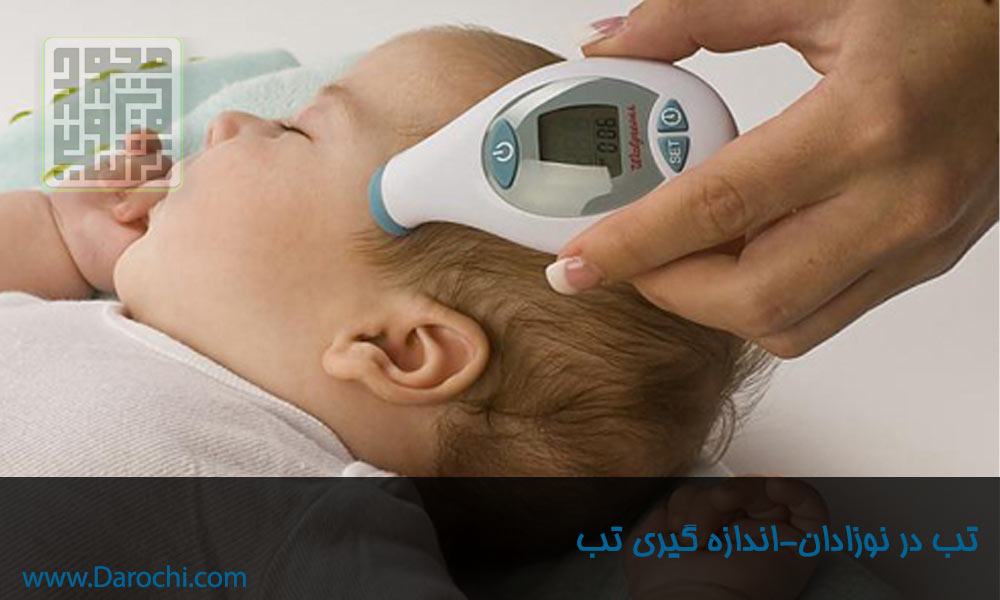
محل و روش اندازه گیری
رایج ترین مکانهای اندازه گیری دما در عمل بالینی رکتوم، دهان و زیر بغل هستند. علاوه بر این، والدین و مراقبان ممکن است دما را در پیشانی نیز (شریان تمپورال) اندازه گیری کنند. باید در نظر گرفت که هر یک از این بخشها محدوده و مقادیر نرمال مخصوص به خود را دارند.
استفاده از دماسنج رکتال یا رکتوم
دماسنج رکتوم به طور کلی استاندارد مرجع برای اندازه گیری دمای هسته بدن در نظر گرفته میشود. دماسنج رکتوم معمولاً در نوزادان و کودکان خردسال استفاده میشود. اکثر مطالعاتی که خطر ابتلا به عفونتهای جدی را در نوزادان تب دار و کودکان خردسال نشان میدهند، بر دمای مقعدی تکیه کردهاند.
نکته: دماسنج رکتوم در بیماران مبتلا به نوتروپنی منع مصرف دارد.
دماسنج دهانی
معمولاً دماسنج دهانی در کودکانی که به اندازه کافی برای همکاری با والدین بزرگ هستند استفاده میشود.
دمای دهان معمولاً 0.6 درجه سانتیگراد (1.0 درجه فارنهایت) کمتر از دمای رکتوم است. دلیل این اختلاف دما ، موارد زیر میباشد:
وجود تنفس دهانی به ویژه در بیماران مبتلا به تاکی پنه.
به دلیل تحت تاثیر قرار گرفتن مصرف مایعات ، دمای دهان کاهش یابد.
نظرات در مورد بهترین مکان اندازه گیری دما برای کودکان خردسال که نمیتوانند برای تشخیص دما همکاری کنند، متفاوت است.
دستورالعملهای نظارت بر سلامت، دماسنجی مقعدی را برای کودکان کمتر از چهار سال پیشنهاد میکند . در مقابل ، دماسنج زیر بغل را برای کودکان کمتر از چهار هفته توصیه میکند.
این روشها سریعتر وآسانتر بوده و بهتر توسط کودکان پذیرفته میشوند.
دماسنج زیر بغل
دمای زیر بغل به طور مداوم کمتر از دمای رکتوم است. دمای زیر بغل ممکن است در بیماران نوتروپنی که قادر به استفاده از دماسنج دهانی نیستند اندازه گیری شود.
دمای بدن یا مقدار تب
هموستاز دما
دمای بدن توسط مرکز تنظیم کننده حرارت هیپوتالاموس کنترل می شود. مرکز تنظیم حرارت، تولید گرما را که عمدتاً از فعالیت متابولیک در ماهیچه و کبد به دست میآید، با دفع گرما از پوست و ریهها متعادل میکند.
مرکز تنظیم حرارت قادر است دمای بدن را در محیطهایی با دمای معمولی نسبتاً ثابت حفظ کند. با این حال، در دمای محیطی بالاتر از تقریباً 35 درجه سانتیگراد توانایی بدن برای دفع گرما از بین می رود و دمای هسته افزایش می یابد.
دمای معمولی بدن
میانگین دمای طبیعی معمولاً 37 درجه سانتیگراد در نظر گرفته میشود . دمای طبیعی بدن تحت تاثیر مواردی همچون سن ، زمان روز ، سطح فعالیت و فار چرخه قاعدگی متفاوت است.
نوزادان و کودکان خردسال معمولا دمای بالاتری نسبت به کودکان بزرگتر و بزرگسالان دارند. این به نسبت بیشتر سطح به وزن بدن و متابولیک بالاتر نوزادان و کودکان کوچک مربوط می شود.
در دوره نوزادی (سن 0 تا 28 روز)، میانگین دمای طبیعی (اندازهگیری شده از طریق مقعد) 37.5 درجه سانتیگراد، با حد بالای نرمال (یعنی دو انحراف استاندارد بالاتر از میانگین) 38 درجه سانتیگراد است.
دمای نرمال روزانه متفاوت است. میانگین دامنه تغییرات 0.5 درجه سانتیگراد است .در طول یک بیماری تب دار، قرائت روزانه دمای پایین و بالا حفظ می شود، اما در سطوح بالاتر از حد طبیعی. تغییرات روزانه می تواند در برخی از افرادی که از یک بیماری تب دار بهبود می یابند به 1 درجه سانتیگراد برسد.
افزایش دمای بدن
افزایش دمای بدن ممکن است ناشی از تب (افزایش دمای بدن با افزایش نقطه تنظیم هیپوتالاموس) یا هیپرترمی (افزایش دمای بدن با نقطه تنظیم طبیعی هیپوتالاموس) باشد .
تب
تب یک افزایش غیرطبیعی دمای بدن است که به عنوان بخشی از یک پاسخ بیولوژیکی خاص که توسط سیستم عصبی مرکزی واسطه و کنترل میشود، رخ میدهد. (
افزایش دمایی که “غیر طبیعی” در نظر گرفته می شود به سن کودک و محل اندازه گیری بستگی دارد. افزایش دما که ممکن است باعث بررسی بالینی عفونت شود به سن کودک و شرایط بالینی بستگی دارد. به عنوان مثال، نقص ایمنی، بیماری سلول داسی شکل و غیره .
میزان تب مجاز در سنین مختلف
نوزاد سالم (0 تا 28 تا 30 روزگی) و نوزاد جوان (یک تا سه ماهگی)، تب نگران کننده به طور کلی با دمای رکتال ≥38.0 درجه سانتیگراد تعریف می شود.
در کودکان 3 تا 36 ماهه، تب معمولاً با درجه حرارت مقعدی از ≥38.0 تا 39.0 درجه سانتیگراد و تب نگران کننده با دمای رکتال ≥39.0 در صورت عدم تمرکز تعریف می شود.
در کودکان بزرگتر و بزرگسالان، تب ممکن است با دمای دهانی بین 37.8 تا 39.4 درجه سانتیگراد و تب نگران کننده با دمای دهانی ≥39.5 درجه سانتیگراد تعریف شود.
میزان تب مجاز در بیماران مختلف
آستانه های دمایی نگران کننده برای کودکان مبتلا به بیماری های زمینه ای (به عنوان مثال، بیماری سلول داسی شکل، نوتروپنی، ویروس نقص ایمنی انسانی [HIV]) به طور جداگانه مورد بحث قرار می گیرد:
•بیماری سلول داسی شکل
•نوتروپنی
•ایدز
پاتوژنز
تب نتیجه یک سری رویدادهای بسیار هماهنگ است که به صورت محیطی با سنتز و آزادسازی اینترلوکین (IL)-1، IL-6، فاکتور نکروز تومور، اینترفرون آلفا و سایر سیتوکینهای تب زا درون زا توسط سلول های فاگوسیتی آغاز می شود.
این سیتوکین ها وارد خون شده و به هیپوتالاموس قدامی منتقل می شوند، جایی که باعث افزایش ناگهانی سنتز پروستاگلاندین ها، به ویژه پروستاگلاندین E2 (PGE2) می شوند. القای PGE2 در مغز، نقطه تنظیم هیپوتالاموس را برای دمای بدن افزایش می دهد .
پس از افزایش نقطه تنظیم، مرکز تنظیم حرارت دمای فعلی بدن را بسیار پایین تشخیص میدهد. و مجموعهای از رویدادها را برای بالا بردن دمای بدن به نقطه تنظیم جدید آغاز میکند.
این شامل افزایش تولید گرما با افزایش سرعت متابولیک و افزایش توان و فعالیت ماهیچهها و کاهش اتلاف حرارت از طریق کاهش پرفیوژن پوست است.
دمای بدن افزایش می یابد تا زمانی که یک تعادل جدید در نقطه تنظیم بالا به دست آید. حد بالایی دما به دلیل تب به نظر می رسد 42 درجه سانتیگراد باشد، اما غیرمعمول است که دما از 41 درجه سانتیگراد بدون برخی از عناصر هیپرترمی همزمان تجاوز کند.
سیتوکینهای تب زا علاوه بر ایجاد تب، سنتز پروتئین های فاز حاد توسط کبد را افزایش می دهند، سطح آهن و روی سرم را کاهش می دهند، لکوسیتوز را تحریک می کنند و پروتئولیز ماهیچه های اسکلتی را تسریع می کنند.
IL-1 همچنین خواب موج آهسته را القا می کند، که شاید توضیح دهنده خواب آلودگی اغلب همراه با بیمار های تب دار باشد. افزایش PGE2 محیطی ممکن است علت میالژیها و آرترالژیهایی باشد که اغلب همراه با تب هستند.
همچنین افزایش ضربان قلب یک پاسخ فیزیولوژیک طبیعی به تب است.
فواید و مضرات تب کردن

فواید و مضرات تب کردن
مفید یا مضر بودن تب مورد بحث است. تب بخشی جدایی ناپذیر از پاسخ التهابی است و به همین دلیل ممکن است در مبارزه با عفونت نقش داشته باشد.
با این حال، مکانیسمهای دفاعی ممکن است به اشتباه فعالیت کنند. حتی اگر تب نقشی در دفاع از میزبان در برابر عفونت داشته باشد، باز هم ممکن است در برخی شرایط، تب بیشتر از اینکه فایده داشته باشد، ضرر داشته باشد .
●مزایا و فواید بالقوه تب
مزایای بالقوه تب عبارتند از تاخیر در رشد و تولید مثل برخی از باکتریها و ویروسها (شاید مربوط به کاهش آهن سرم) و بهبود عملکرد ایمنی در دماهای نسبتاً بالا (اگرچه برخی از فواید در دمای نزدیک به 40 درجه سانتی گراد معکوس میشوند).
برخی از مطالعات حیوانی افزایش بقا را با تب نشان دادهاند. با این حال، مانند عملکرد سیستم ایمنی، ممکن است با افزایش دما، مزایا کاهش یا حتی معکوس شوند.مشخص نیست که آیا این یافته ها در مورد انسان صدق می کند یا خیر.
●مضرات و عوارض بالقوه تب
تب می تواند باعث ناراحتی بیماران شود. با افزایش متابولیسم، مصرف اکسیژن، تولید دی اکسید کربن و نیاز به سیستم قلبی عروقی و ریوی مرتبط است.
برای کودک عادی، این استرسها پیامد کمی دارند یا اصلاً بی تأثیر هستند. با این حال، برای کودک در شوک یا برای کودک مبتلا به ناهنجاری ریوی یا قلبی، افزایش تقاضا میتواند مضر باشد و ممکن است هرگونه مزیت ایمونولوژیک ناشی از تب را جبران کند.
در مطالعات تجربی، تب با اختلال در پاسخ های ایمونولوژیک (مانند فاگوسیتوز استافیلوکوک ها و تبدیل لنفوسیت ها در پاسخ به میتوژن ها) و آسیب مغزی (از جمله ادم و خونریزی) همراه بوده است . مشخص نیست که آیا این یافته ها در مورد انسان صدق می کند یا خیر.

هایپرترمی
هایپرترمی
هایپرترمی چیست؟
این عارضه یک افزایش غیرطبیعی دمای بدن است که بدون تغییر در نقطه تنظیم حرارتی در هیپوتالاموس رخ می دهد. این شکست هموستاز طبیعی منجر به تولید گرمایی می شود که از ظرفیت بدن برای دفع بیشتر است. دمای بدن در بیماران مبتلا به هایپرترمی به داروهای ضد تب پاسخ نمیدهد.
ویژگیهای هایپرترمی
ویژگی های بالینی مشخصه هایپرترمی شامل موارد زیر میشود:
- پوست گرم و خشک
- اختلال عملکرد سیستم عصبی مرکزی (به عنوان مثال، هذیان، تشنج، کما)
این عارضه می تواند به سرعت کشنده باشد. زیرا اثرات نامطلوب فیزیولوژیکی در دمای بیش از 41 درجه سانتیگراد شروع میشود.
بررسی و ارزیابی تب
تب نشانه بیماری زمینهای است که علت آن باید بررسی شود، به ویژه اگر تب ادامه داشته باشد. پاسخ تب به یک عامل تب بر به تشخیص عفونت باکتریایی از ویروسی کمک نمیکند.
در بیشتر موارد، کودک تب دار علائم و نشانههای دیگری از عفونت حاد دارد که میتوان آن ها را طبق اندیکاسیون مدیریت کرد. با این حال، در برخی از کودکان، به ویژه کودکان مبتلا به بیماری زمینهای، تب ممکن است نشانه ای از یک روند جدیتر یا حتی تهدید کننده زندگی باشد.
تب
تب یک علامت بالینی مهم است. اولین قدم در مدیریت تب، تعیین علت آن است .
راهنمایی پیش بینی کننده برای درمان تب
راهنمایی پیش بینی کننده برای درمان تب
بیماران، والدین و سایر مراقبان اغلب بدون مشورت با ارائهدهنده مراقبتهای بهداشتی تصمیم به درمان تب میگیرند. بسیاری از بیماران و مراقبان بر این باورند که تب مضر است و افزایش دما صرف نظر از علت یا اثرات آن نیاز به درمان دارد.
به همین دلیل آموزش بیماران، والدین و مراقبان برای مقابله با این باورها لازم است.
- تب یک بیماری نیست بلکه یک پاسخ فیزیولوژیک است.
- در کودکان سالم، اکثر تبها خود محدود شونده و خوش خیم هستند، مشروط بر اینکه علت آن مشخص باشد و از دست دادن مایعات جایگزین شود. تب باعث آسیب مغزی نمی شود. اگر علائم بیماری جدی وجود دارد، باید با یک پزشک مشورت شود.
- شواهدی وجود ندارد که تب باعث بدتر شدن بیماری شود.
- اقدامات اولیه برای کاهش دمای کودک شامل تامین مایعات اضافی و کاهش فعالیت است.
- در صورت ناراحتی کودک (همانطور که با کاهش سطح فعالیت، کاهش مصرف مایعات و غیره مشخص میشود)، تب ممکن است مستلزم درمان با یک عامل تب بر باشد.
- کاهش دما پس از دریافت داروی تب بر به تشخیص اینکه کودک دارای عفونت باکتریایی یا ویروسی است کمکی نمی کند.
- کودکانی که تحت درمان تب هستند، برای دریافت داروی تب بر نیازی به بیدار شدن ندارند.
- به کودکانی که داروهای تب بر دریافت میکنند، نباید داروهای ترکیبی سرفه و سرماخوردگی که اغلب حاوی داروهای تب بر هستند، داده شود. دادن هر دو دارو ممکن است منجر به مصرف بیش از حد ناخواسته شود.
- داروهای ضد تب باید بر اساس وزن و نه سن مصرف شوند. در صورت پیشنهاد استفاده از داروهای ضد تب، در صورتی که پزشک دستورالعملهای کتبی دوز و یک دستگاه اندازهگیری، مانند سرنگ با علامتگذاری مناسب (برای فرمولهای مایع) ارائه دهد، خطر کمدوز یا بیش از حد داروهای ضد تب را میتوان به حداقل رساند..
- جهتهای دوز و دستگاههای اندازهگیری که با داروهای بدون نسخه ارائه میشوند، متغیر و متناقض هستند.
چه زمانی کودک یا نوزاد خود را نزد پزشک ببرید
| اگر فرزند شما: |
| به شما پاسخ نمی دهد، در بیدار شدن مشکل دارد یا سست است. |
| مشکل تنفس دارد |
| لب، زبان یا ناخن آبی دارد |
| شروع به خم شدن به جلو و آب دهان می کند |
| یک نوزاد است و به نظر می رسد که لکه نرم روی سر او برآمده یا فرو رفته است |
| گردن سفت دارد |
| سردرد شدید دارد |
| درد شدید شکم دارد |
| دارای بثورات پوستی یا لکه های بنفش مانند کبودی روی پوست (که قبل از بیمار شدن وجود نداشت) |
| از نوشیدن هر چیزی امتناع می کند یا به نظر می رسد آنقدر بیمار است که نمی تواند به اندازه کافی بنوشد |
| دست از گریه برنمی دارد |
| بسیار بداخلاق یا تحریک پذیر است |
| اگر فرزند شما: |
| اسهالی دارد که بیش از دو تا سه روز طول می کشد یا به نظر می رسد بدتر می شود |
| استفراغ دارد که بیش از یک روز ادامه دارد |
| به نظر می رسد کم آبی بدن (علائم شامل دفع کمتر از حد معمول، نداشتن اشک در هنگام گریه کردن، کم هوشی و تحرک کمتر از حد معمول است) |
| علائم خاصی مانند گلودرد یا گوش درد دارد |
| هنگام ادرار درد دارد |
دستورالعمل نگهداری ایمن داروهای تب بر
داروهای ضد تب
داروهای تب بر با بازگرداندن نقطه تنظیم حرارتی به حالت طبیعی، تب را درمان میکنند. از رایج ترین داروهای ضد تب در کودکان و نوجوانان استامینوفن و ایبوپروفن هستند.
نکته : آسپرین نباید به دلیل ارتباط آن با سندرم ری استفاده شود.
شواهدی وجود ندارد که کاهش تب باعث کاهش عوارض یا مرگ و میر ناشی از یک بیماری تب دار شود (به استثنای کودکانی که شرایط زمینهای دارند که توانایی تحمل افزایش تقاضای متابولیک را محدود میکند) یا اینکه درمان ضد تب باعث کاهش عود تشنجهای تب میشود.
مزایای بالقوه درمان تب با داروهای ضد تب عبارتند از بهبود ناراحتی و کاهش از دست دادن غیر محسوس آب، که ممکن است خطر کم آبی بدن را کاهش دهد .
داروهای ضد تب همچنین دارای اثرات ضد درد هستند که ممکن است اثر کلی آنها را افزایش دهد.
معایب بالقوه درمان تب شامل شناسایی تاخیری یک بیماری زمینهای و سمیت دارویی است. مشخص نیست که آیا درمان تب خطر یا عوارض انواع خاصی از عفونت ها را افزایش می دهد یا خیر.
نشانه های درمان کوتاه مدت تب ممکن است شامل باشد:
- شوکه شدن
- بیماری زمینه ای عصبی یا قلبی ریوی، یا سایر شرایط با افزایش سرعت متابولیسم (مثلاً سوختگی، وضعیت پس از عمل)
- تغییر در تعادل مایعات و الکترولیتها
- تب بالا ( یعنی ≥40 درجه سانتیگراد )
- درد و ناراحتی
- ترومای بزرگ سر
- ایست قلبی
کودکان با افزایش دما و احتمال هایپرترمی نیز نیاز به درمان دارند، اما درمان این بخش با تب متفاوت است. داروهای ضد تب در کودکان مبتلا به گرمازدگی بی اثر هستند و ممکن است آسیب کبدی یا انعقاد همزمان را تشدید کنن .
رویکرد پیشنهادی
انتخاب داروی ضد تب برای کودکان مبتلا به بیماریهای زمینهای ممکن است تحت تأثیر شرایط پزشکی زمینهای (مانند اجتناب از استامینوفن در کودکان مبتلا به نارسایی کبد) یا تمایل به اجتناب از تداخل دارویی با داروهای مزمن (مانند مهارکنندههای انتخابی بازجذب سروتونین) باشد. ممکن است اثر ضد پلاکتی ایبوپروفن را افزایش دهد .
هنگامی که درمان ضد تب برای کودکان بدون شرایط پزشکی زمینهای، یا دارای شرایط پزشکی زمینهای که بر انتخاب داروی ضد تب تأثیری ندارد، اندیکاسیون دارد، توصیه میکنیم درمان با استامینوفن خوراکی را شروع کنید.
ایبوپروفن خوراکی جایگزینی برای استامینوفن است، به ویژه اگر علاوه بر ضد تب، اثر ضد التهابی نیز مد نظر باشد. ترجیح بیمار/والدین عامل اصلی در انتخاب داروی ضد تب است زیرا بیماران یا والدین اغلب بدون مشورت با پزشک تصمیم به درمان تب می گیرند.
در کارآزماییهای تصادفیشده، استامینوفن و ایبوپروفن در کاهش دما مؤثرتر از دارونما هستند. ایبوپروفن کمی موثرتر و ماندگارتر از استامینوفن است .با این حال، ما استامینوفن را به دلیل سابقه طولانی ایمنی آن با دوز درمانی ترجیح میدهیم .
ما ترکیب یا جایگزینی استامینوفن با ایبوپروفن را به دلیل احتمال سردرگمی دوز، افزایش سمیت و کمک به تب هراس پیشنهاد نمی کنیم .
اگرچه ترکیب یا متناوب استامینوفن و ایبوپروفن ممکن است موثرتر از هر یک از این داروها به تنهایی در کاهش تب باشد، مشخص نیست که این کاهش دما از نظر بالینی قابل توجه باشد.
علاوه بر این، اطلاعات کمی در مورد اثرات بر ناراحتی کودک یا ایمنی ترکیب یا متناوب درمان ضد تب وجود دارد، و نگرانی های نظری در مورد آسیب کبد یا کلیه، به ویژه برای کودکان با کاهش حجم وجود دارد .
اگر درجه حرارت بالا باقی بماند و ناراحتی کودک سه تا چهار ساعت پس از تجویز استامینوفن یا ایبوپروفن بهبود نیابد ، منطقی است که از استامینوفن به ایبوپروفن یا ایبوپروفن به استامینوفن تغییر یابد.
داروهای مصرفی برای کنترل و درمان تب

استفاده از استامینوفن برای درمان تب
برای اکثر کودکان مبتلا به تب که با داروی ضد تب درمان میشوند، ما استامینوفن خوراکی را به دلیل سابقه طولانی استفاده از آن و ایمن بودن آن در دوزهای درمانی پیشنهاد می کنیم .
استامینوفن به طور کلی برای نوزادان کمتر از سه ماه بدون مشورت قبلی با پزشک توصیه نمیشود زیرا تب ممکن است تنها علامت عفونت جدی در چنین نوزادانی باشد.
دوز استامینوفن 10 تا 15 میلی گرم بر کیلوگرم در هر دوز (حداکثر دوز 1 گرم) خوراکی هر چهار تا شش ساعت (با حداکثر پنج دوز در یک دوره 24 ساعته) با حداکثر دوز روزانه 75 میلی گرم بر کیلوگرم در هر دوز است. تا 4 گرم در روز (برخی از فرمولاسیون ها حداکثر دوز روزانه کمتری را پیشنهاد می کنند.
ما “دوز بارگیری” (به عنوان مثال، دوز اولیه 30 میلی گرم بر کیلوگرم) استامینوفن را برای مراقبت های بالینی معمول توصیه نمی کنیم زیرا ممکن است خطر سردرگمی دوز را افزایش دهد.
تقریباً 80 درصد از کودکان تب دار که تحت درمان با استامینوفن قرار میگیرند، دمای بدنشان بین 1 تا 2 درجه سانتیگراد کاهش مییابد. استامینوفن پس از 30 تا 60 دقیقه شروع به کار میکند و حداکثر اثر خود را در 3 تا 4 ساعت نشان میدهد. مدت زمان عمل چهار تا شش ساعت است.
هنگامی که استامینوفن در دوزهای مناسب تجویز میشود، به طور قابل ملاحظهای عاری از عوارض جانبی است.
نکته : ارتباط بین استامینوفن و آسم توصیف شده است، اما علیت آن اثبات نشده است .
مصرف بیش از حد استامینوفن ممکن است کشنده باشد. اگر استامینوفن همزمان با داروهای ترکیبی سرفه و سرماخوردگی که حاوی استامینوفن هستند، بدون نظارت و با دستورالعملهای نامشخص ، تجویز شود، ممکن است مصرف بیش از حد آن رخ دهد.

استفاده از ایبوپروفن برای کاهش تب
ما ایبوپروفن را به عنوان عامل ضد تب اولیه در مواقعی که فعالیت ضد تب و ضد التهابی مورد نظر است (به عنوان مثال در کودکان مبتلا به آرتریت نوجوانان) پیشنهاد می کنیم .
دوز ایبوپروفن 10 میلی گرم بر کیلوگرم در هر دوز (حداکثر دوز 600 میلی گرم) خوراکی هر شش ساعت با حداکثر دوز روزانه 40 میلی گرم بر کیلوگرم تا 4/2 گرم در روز است. ایبوپروفن در کمتر از 60 دقیقه شروع به کار میکند و حداکثر اثر خود را کاهش دمای 1 تا 2 درجه سانتی گراد در سه تا چهار ساعت دارد. مدت زمان عمل شش تا هشت ساعت است .
ایبوپروفن به طور کلی برای نوزادان کمتر از شش ماه توصیه نمیشود . چنین نوزادانی عملکرد کلیوی محدودی نسبت به نوزادان و کودکان بزرگتر دارند و به طور بالقوه در معرض افزایش خطر سمیت کلیوی هستند .
عوارض جانبی ایبوپروفن ممکن است شامل گاستریت و خونریزی گوارشی باشد.
هنگامی که ایبوپروفن در دوزهای مناسب تجویز شده و همراه با غذا مصرف میشود، معمولاً بی خطر است . با این حال، آسیب حاد کلیه به دنبال دوزهای مناسب ایبوپروفن گزارش شده است.
گزارشهای حکایتی، داروهای ضدالتهابی غیراستروئیدی را با ایجاد یا پیشرفت سریعتر فاسیای نکروزان ناشی از استرپتوکوکهای گروه A در کودکان مبتلا به واریسلا مرتبط میدانند .
اگر ایبوپروفن همزمان با داروهای ترکیبی سرفه و سرماخوردگی حاوی ایبوپروفن، بدون نظارت و دستورالعمل نامشخص برای تجویز، تجویز شود، ممکن است دوز بیش از حد رخ دهد .
درمان ترکیبی یا متناوب با استامینوفن و ایپوپروفن
ما ترکیب یا جایگزین درمان با استامینوفن و ایبوپروفن را برای درمان تب در کودکان پیشنهاد نمیکنیم.
اگرچه ترکیب یا متناوب استامینوفن و ایبوپروفن ممکن است موثرتر از هر یک از این داروها به تنهایی در کاهش تب باشد، مشخص نیست که این کاهش از نظر بالینی قابل توجه باشد .
علاوه بر این، اطلاعات کمی در مورد اثرات بر ناراحتی کودک یا ایمنی ترکیب یا متناوب درمان ضد تب وجود دارد، و نگرانیهای نظری در مورد آسیب کبد یا کلیه، به ویژه برای کودکان با کاهش حجم وجود دارد.
مدت زمان استفاده از داروی تب بر
مدت زمان تجویز ضد تب به پاسخ کودک بستگی دارد. نقطه پایانی آسایش و کاهش تب کودک است.
استفاده طولانی مدت از داروهای تب بر عموماً ضروری نیست زیرا بیشتر بیماریهای تب دار در کودکان عفونتهای ویروسی خود محدود شونده هستند.
ارزیابی مجدد عفونت باکتریایی ثانویه ممکن است در کودکانی که تب و ناراحتی آنها بیش از دو تا سه روز ادامه دارد ضروری باشد.

پاسخ به درمان تب
درمان با داروهای تببر یا ضد تب باید کودک تب دار را راحت تر کند. نظارت بر ظاهر عمومی کودک (برای علائم بیماری جدی مانند بی حالی، سفتی گردن، تغییر وضعیت ذهنی، بثورات پتشیال یا پورپوریک و غیره)، سطح فعالیت و مصرف مایعات برای مراقبین مهمتر از نظارت بر منحنی دما است.
با استامینوفن یا ایبوپروفن ، پاسخ باید در عرض 60 دقیقه مشاهده شود. پاسخ در سه تا چهار ساعت به اوج خود میرسد.
اگر درجه حرارت بالا بماند و ناراحتی کودک سه تا چهار ساعت پس از تجویز استامینوفن یا ایبوپروفن بهبود نیابد، برخی از کارشناسان تغییر استامینوفن به ایبوپروفن یا ایبوپروفن را به استامینوفن پیشنهاد میکنند .
هیچ مطالعه منتشر شدهای برای ارزیابی ایمنی یا اثربخشی این عمل وجود ندارد. با این حال، در تئوری، برخی از تبها ممکن است به یک عامل ضد تب بهتر از دیگری پاسخ دهد.
تداوم یک بیماری تبدار بیش از چهار یا پنج روز، افزایش قابل توجه در ارتفاع حداکثر تب در طول دوره بیماری، یا ایجاد علائم موضعی جدید باید نگرانیهایی را در مورد تشخیص های جایگزین یا سوپر عفونت باکتریایی ایجاد کند، که باید توسط پزشک مورد ارزیابی مجدد قرار میگیرد.
استفاده از تب بر و داروی ضد تب در نوزادان خردسال
گزارش بالینی AAP در مورد استفاده از تب بر و داروی ضد تب در کودکان نشان میدهد که استامینوفن برای نوزادان کمتر از سه ماه و ایبوپروفن برای کودکان کمتر از شش ماه بدون ارزیابی توسط پزشک تجویز نمیشود.
تب ممکن است تنها علامت عفونت جدی در یک نوزاد خردسال باشد و این گونه عفونتها باید قبل از شروع درمان علامتی تب حذف شوند.
خنک کننده خارجی برای درمان تب
خنک کننده خارجی درمان انتخابی برای گرمازدگی و سایر اشکال بیماری گرمایی است که در آن خنک سازی سریع برای جلوگیری از آسیب اندام انتهایی ضروری است.
ما به طور معمول خنک کننده خارجی را برای کاهش دما در نوزادان و کودکان مبتلا به بیماری تب که قبلاً خوب بودند، پیشنهاد نمیکنیم.
در کارآزماییهای انجام شده که ترکیب اسفنج ولرم و درمان ضد تب را با درمان ضد تب به صورت انفرادی مقایسه میکردند، مزیت افزوده اسفنج ولرم در کاهش دما کوتاه مدت بود و اسفنج ولرم با افزایش ناراحتی همراه بود .
خنک کردن خارجی ممکن است به عنوان مکمل درمان ضد تب برای کودکانی که در آنها کاهش سریعتر و بیشتر دمای بدن نسبت به داروهای ضد تب به تنهایی لازم است استفاده شود.
در چنین مواردی، عوامل ضد تب باید حداقل 30 دقیقه قبل از خنک سازی خارجی تجویز شوند . عوامل ضد تب برای تنظیم مجدد نقطه تنظیم حرارتی ضروری هستند، که بدون آن خنک سازی خارجی منجر به افزایش تولید گرما میشود .
نشانه های احتمالی برای تجویز همزمان تب بر و خنک کننده مکانیکی در کودکان عبارتند از:
عدم اطمینان در مورد علت افزایش دما (بیماری گرمایی در مقابل تب)
اختلال عصبی زمینه ای، که در آن کودک ممکن است دمای غیرطبیعی را کنترل کند و پاسخ ضعیفی به عوامل تب بر داشته باشد.
هنگامی که خنکسازی مکانیکی برای درمان تب ضروری است، پیشنهاد میکنیم اسفنج را با آب گرم یا ولرم (معمولاً حدود 30 درجه سانتیگراد) استفاده کنید.
اسفنج زدن موثرتر از غوطه وری است زیرا تبخیر از پوست باعث افزایش اتلاف حرارت می شود.
اگرچه کاهش دما ممکن است با آب سرد سریعتر باشد، اسفنج زدن با آب سرد نیز ناراحت کنندهتر است.
الکل نباید استفاده شود زیرا بخارات آن در سراسر غشای آلوئولی و احتمالاً در سراسر پوست جذب می شود و در نتیجه سمیت سیستم عصبی مرکزی را به همراه دارد .
پتوهای خنک کننده می توانند برای کودکان بستری شده در بیمارستان که به شدت بیمار هستند یا مشکلاتی در کنترل دما دارند (به عنوان مثال، کودکان با آسیب حاد به سر) مفید باشد.
داروهای مصرفی برای کنترل و درمان تب
جمع بندی ، خلاصه و توصیه ها
تب یک افزایش غیرطبیعی در دمای بدن است که از بالا رفتن نقطه تنظیم هیپوتالاموس به وجود میآید.
علت تب باید بررسی شود، به ویژه در نوزادان کمتر از سه ماه و نوزادان و کودکان با شرایط پزشکی زمینهای که خطر عفونت جدی را افزایش می دهد (مانند بیماری سلول داسی شکل، نوتروپنی، عفونت ویروس نقص ایمنی انسانی. (
انتخاب داروی ضد تب برای کودکان مبتلا به بیماری های زمینه ای ممکن است تحت تأثیر شرایط پزشکی زمینه ای و داروهای مزمن باشد.
ایبوپروفن جایگزینی برای استامینوفن است، به خصوص اگر اثر ضد التهابی مورد نظر باشد. دوز ایبوپروفن 10 میلی گرم بر کیلوگرم در هر دوز (حداکثر دوز 600 میلی گرم) خوراکی هر شش ساعت (حداکثر دوز روزانه: 40 میلی گرم بر کیلوگرم تا 4/2 گرم در روزاست. (
اگر سه تا چهار ساعت پس از تجویز استامینوفن یا ایبوپروفن ، درجه حرارت بالا بماند و ناراحتی کودک بهبود نیابد ، برخی از کارشناسان تغییر استامینوفن به ایبوپروفن یا ایبوپروفن را به استامینوفن پیشنهاد می کنند.
استفاده طولانی مدت از داروهای ضد تب معمولاً ضروری نیست. تداوم تب بیش از چهار یا پنج روز، افزایش قابل توجه در ارتفاع تب در طول دوره بیماری، یا ایجاد علائم موضعی جدید باید نگرانیهایی را در مورد تشخیص های جایگزین یا سوپر عفونت باکتریایی ایجاد کند که باید مورد ارزیابی قرار داد .

